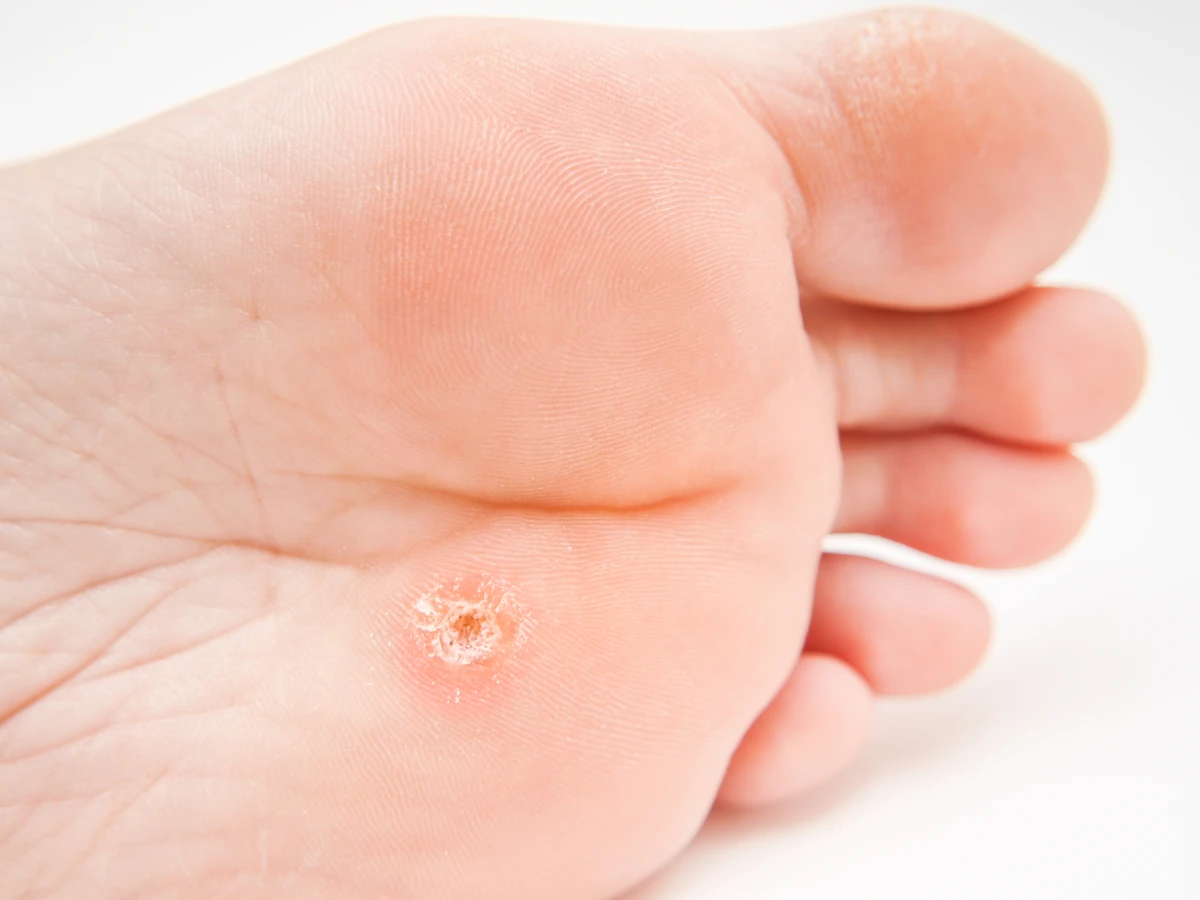
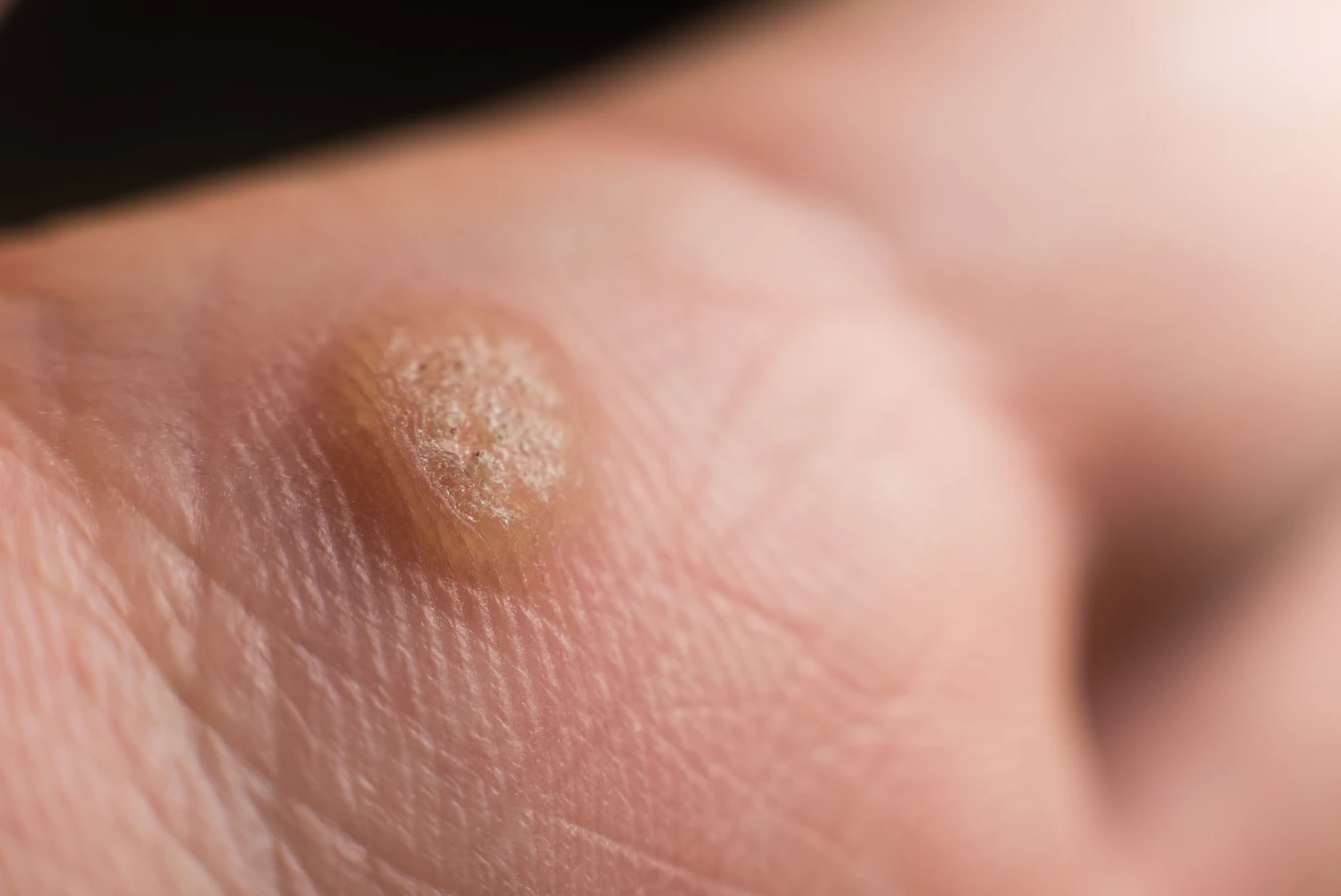
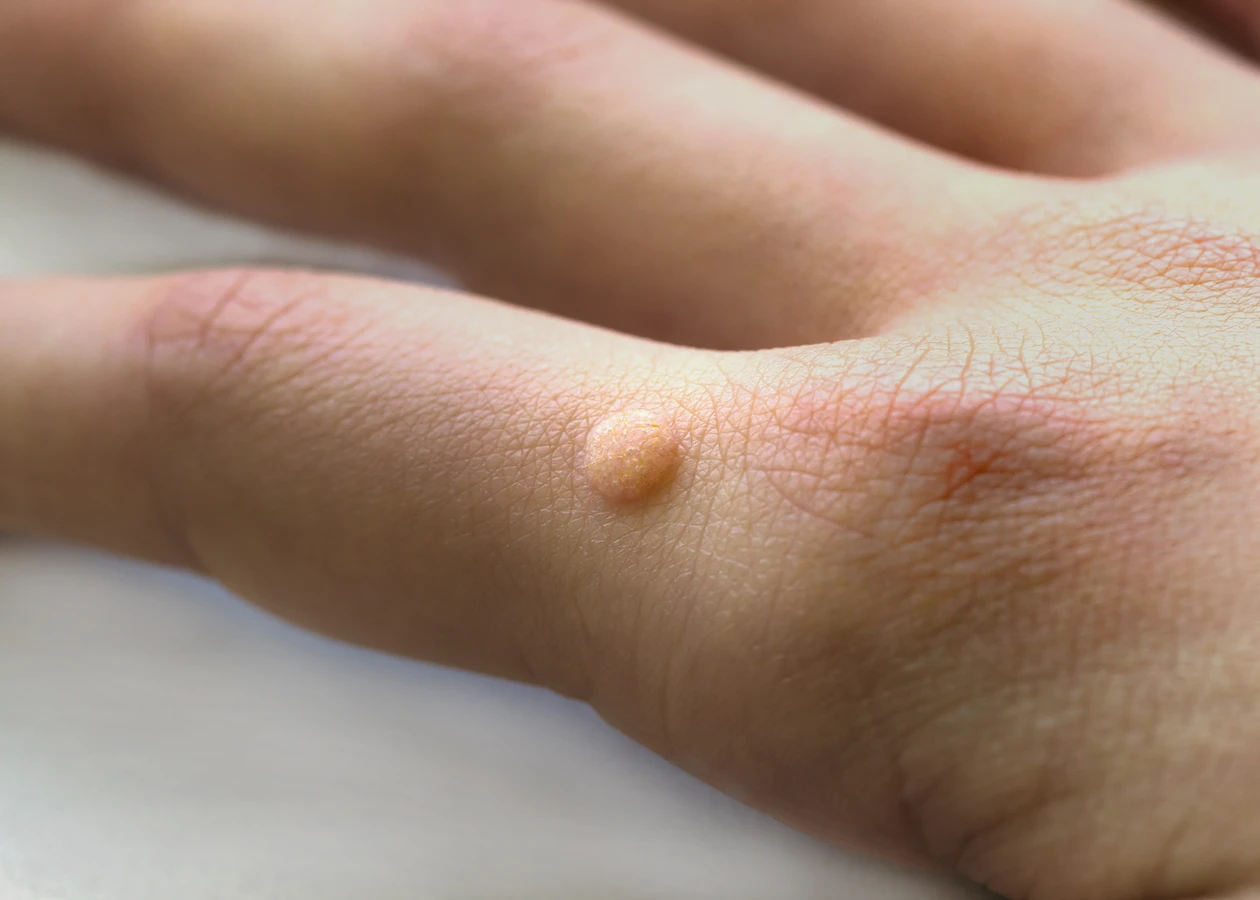
Kurzajki, znane medycznie jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Choć mogą pojawić się w każdym wieku, często dotykają dzieci i młodzież, choć dorośli również nie są od nich wolni. Zrozumienie, z czego robią się kurzajki, jest kluczowe do zapobiegania ich powstawaniu i skutecznego leczenia. Te niepozorne zmiany skórne mogą być uciążliwe i wpływać na komfort życia, dlatego warto zgłębić ich genezę. Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest bardzo powszechny i istnieje wiele jego typów, z których każdy może preferować inne obszary ciała i manifestować się w nieco inny sposób. Infekcja zazwyczaj nie jest groźna, ale może być zaraźliwa i nawracać, co sprawia, że wiedza o jej przyczynach jest tak istotna.
Rozpoznanie kurzajki zazwyczaj nie stanowi problemu. Mają one charakterystyczny wygląd: są to niewielkie, twarde, szorstkie narośla na skórze, często o nierówn
ej powierzchni. Mogą mieć kolor cielisty, białawy, różowy, a czasem nawet szary lub brązowawy. W zależności od lokalizacji, kurzajki mogą być płaskie lub lekko wypukłe. Brodawki na dłoniach i stopach bywają bolesne, szczególnie podczas chodzenia lub nacisku, co może utrudniać codzienne funkcjonowanie. Czasami można zaobserwować w nich drobne, czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi. Ta cecha jest często pomocna w odróżnieniu kurzajki od innych zmian skórnych, takich jak odciski czy modzele.
Główna przyczyna powstawania kurzajek wirusowych
Kluczowym czynnikiem, który decyduje o tym, z czego robią się kurzajki, jest infekcja wirusem brodawczaka ludzkiego, czyli HPV. Wirus ten posiada ponad sto różnych typów, a każdy z nich ma tendencję do atakowania konkretnych obszarów skóry lub błon śluzowych. Wirus HPV przenosi się drogą bezpośredniego kontaktu ze skórą osoby zakażonej lub przez kontakt z zakażonymi przedmiotami. Naskórek, uszkodzony lub zmiękczony, staje się bardziej podatny na wniknięcie wirusa. Drobne ranki, zadrapania czy otarcia na skórze to idealne wrota dla HPV. Dlatego miejsca takie jak baseny, sauny, siłownie czy szatnie, gdzie skóra jest często wilgotna i narażona na kontakt z powierzchniami potencjalnie zakażonymi, stanowią środowisko sprzyjające rozprzestrzenianiu się wirusa. Warto podkreślić, że obecność wirusa HPV w organizmie nie zawsze oznacza natychmiastowe pojawienie się kurzajki. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy, a układ odpornościowy niektórych osób może skutecznie zwalczać wirusa, zanim zdąży on wywołać widoczne zmiany skórne.
Układ immunologiczny odgrywa znaczącą rolę w procesie powstawania i rozwoju kurzajek. U osób z silnym systemem odpornościowym infekcja wirusem HPV może przebiegać bezobjawowo lub zmiany skórne mogą samoistnie ustąpić. Natomiast u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też w okresach obniżonej kondycji organizmu, wirus ma większe szanse na namnażanie się i wywoływanie widocznych brodawek. Czynniki takie jak stres, niedobór snu czy nieodpowiednia dieta mogą również negatywnie wpływać na funkcjonowanie układu odpornościowego, zwiększając podatność na infekcje wirusowe, w tym te powodujące kurzajki. Zrozumienie tej zależności jest ważne, ponieważ wzmacnianie ogólnej odporności organizmu może być pomocne w profilaktyce i leczeniu kurzajek.
Sposoby przenoszenia się wirusa brodawczaka ludzkiego
Szczególną uwagę należy zwrócić na uszkodzenia skóry. Nawet niewielkie skaleczenia, otarcia, pęknięcia naskórka czy zadrapania mogą stać się bramą dla wirusa HPV. Dlatego też, jeśli ktoś ma kurzajkę, powinien unikać jej drapania czy skubania, ponieważ może to prowadzić do rozprzestrzeniania wirusa na inne części ciała lub zarażania innych osób. Wirus może przedostać się z jednej części ciała na drugą, tworząc nowe brodawki. Na przykład, jeśli osoba z kurzajką na palcu dotknie później twarzy, może tam również dojść do infekcji. W przypadku brodawek na stopach, chodzenie w tym samym obuwiu przez różne osoby może być źródłem zakażenia.
Istotnym aspektem jest również fakt, że kurzajki mogą być obecne na skórze przez długi czas, a osoba zakażona może nie zdawać sobie z tego sprawy, będąc nieświadomym nosicielem wirusa. Wirus może być wydalany nawet wtedy, gdy nie ma widocznych zmian skórnych. Dlatego profilaktyka i dbanie o higienę, szczególnie w miejscach publicznych, są kluczowe w zapobieganiu infekcjom. Warto pamiętać o następujących zasadach:
- Unikanie chodzenia boso w miejscach publicznych, takich jak baseny, sauny, siłownie.
- Noszenie własnego obuwia w szatniach i pod prysznicami.
- Dbanie o higienę rąk, szczególnie po kontakcie z powierzchniami publicznymi.
- Unikanie dzielenia się ręcznikami, obuwiem czy innymi przedmiotami osobistymi.
- Szybkie opatrywanie wszelkich skaleczeń i zadrapań na skórze.
- Unikanie dotykania lub drapania istniejących kurzajek.
Różne rodzaje kurzajek i miejsca ich występowania
Choć ogólna odpowiedź na pytanie, z czego robią się kurzajki, brzmi „wirus HPV”, warto zaznaczyć, że wirus ten manifestuje się w różny sposób, prowadząc do powstawania odmiennych typów brodawek, które mogą lokalizować się w różnych miejscach na ciele. Zrozumienie tych różnic jest ważne dla właściwej diagnozy i doboru metody leczenia. Najczęściej spotykane są brodawki zwykłe, które charakteryzują się szorstką, ziarnistą powierzchnią i mogą pojawiać się pojedynczo lub w skupiskach, najczęściej na palcach, dłoniach i łokciach. Ich wygląd często przypomina kalafior.
Innym częstym typem są brodawki płaskie, które są mniejsze, gładsze i lekko wyniesione ponad powierzchnię skóry. Mogą być w kolorze cielistym lub lekko brązowawym i często pojawiają się na twarzy, grzbietach dłoni i nogach. Choć zazwyczaj nie są bolesne, mogą być uciążliwe ze względów estetycznych. Brodawki stóp, zwane potocznie kurzajkami podeszwowymi, rozwijają się na podeszwach stóp, często w miejscach narażonych na ucisk i tarcie. Mogą być bolesne podczas chodzenia i często mają ciemne punkciki w swojej strukturze, będące wynikiem przekrwionych naczyń krwionośnych. Brodawki stóp mogą rosnąć w głąb skóry, co utrudnia ich leczenie.
Istnieją również mniej powszechne typy brodawek, takie jak brodawki nitkowate, które są długimi, cienkimi naroślami, najczęściej pojawiającymi się na szyi, powiekach czy w okolicy pach. Mogą one być uciążliwe i łatwo ulegać podrażnieniom. Brodawki mozaikowe to skupiska drobnych brodawek, które zrastają się ze sobą, tworząc większe, nierówne obszary. Mogą występować na dłoniach i stopach. Ważne jest, aby pamiętać, że niektóre rodzaje HPV mogą przenosić się drogą płciową i wywoływać brodawki narządów płciowych (kłykciny kończyste). Te wymagają odrębnej diagnostyki i leczenia.
Podsumowując, różnorodność typów brodawek i miejsc ich występowania wynika z różnych szczepów wirusa HPV oraz indywidualnych predyspozycji organizmu. Niezależnie od typu, kluczowe jest rozpoznanie zmiany i podjęcie odpowiednich kroków w celu jej leczenia i zapobiegania dalszemu rozprzestrzenianiu się wirusa. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednią terapię. Pamiętajmy, że:
- Brodawki zwykłe najczęściej pojawiają się na dłoniach i palcach.
- Brodawki płaskie są gładsze i występują na twarzy oraz grzbietach dłoni.
- Kurzajki podeszwowe są bolesne i zlokalizowane na stopach.
- Brodawki nitkowate mają charakterystyczny, wydłużony kształt.
- Kłykciny kończyste dotyczą okolic intymnych i wymagają specjalistycznego leczenia.
Czynniki zwiększające ryzyko zachorowania na kurzajki
Chociaż wirus HPV jest głównym sprawcą kurzajek, istnieją pewne czynniki, które mogą znacząco zwiększyć podatność organizmu na infekcję i rozwój brodawek. Zrozumienie ich jest istotne dla skutecznej profilaktyki. Jednym z kluczowych czynników jest osłabiony układ odpornościowy. Jak już wspomniano, silna odporność jest w stanie skutecznie zwalczyć wirusa HPV. Natomiast osoby z obniżoną odpornością, na przykład cierpiące na choroby autoimmunologiczne, przyjmujące leki immunosupresyjne po przeszczepach narządów, czy osoby zakażone wirusem HIV, są bardziej narażone na rozwój i nawroty kurzajek. Również przewlekły stres, niedobór snu, niezdrowa dieta bogata w przetworzoną żywność i uboga w witaminy oraz minerały, mogą negatywnie wpływać na działanie układu immunologicznego.
Częsty kontakt z wodą, zwłaszcza w miejscach publicznych, stanowi kolejny istotny czynnik ryzyka. Długotrwałe narażenie skóry na wilgoć powoduje jej rozmiękczenie i macerację, co ułatwia wirusowi HPV wniknięcie w naskórek. Dlatego też osoby regularnie korzystające z basenów, saun, łaźni parowych, czy pracujące w wilgotnym środowisku, są bardziej narażone na infekcję. Dzieci, które często spędzają czas na placach zabaw, w szkole czy na basenie, są również bardziej podatne na zakażenie wirusem HPV. Ich skóra jest delikatniejsza, a układ odpornościowy wciąż się rozwija, co czyni je bardziej podatnymi na infekcje wirusowe. Warto również wspomnieć o drobnych urazach skóry. Nawet niewielkie skaleczenia, otarcia, zadrapania czy pęknięcia naskórka tworzą otwarte drzwi dla wirusa. Osoby, które często wykonują prace manualne, gdzie ryzyko drobnych urazów jest wyższe, mogą być bardziej narażone.
Innym czynnikiem, który może zwiększać ryzyko pojawienia się kurzajek, jest kontakt z osobami zakażonymi lub z przedmiotami, na których wirus mógł się utrzymać. Dotyczy to zwłaszcza sytuacji, gdy w domu lub w najbliższym otoczeniu ktoś zmaga się z kurzajkami. Należy wtedy zachować szczególną ostrożność i dbać o higienę. Również osoby, które już miały kurzajki, mogą być bardziej podatne na nawroty infekcji, ponieważ wirus mógł pozostać w organizmie w formie uśpionej. Oto niektóre czynniki ryzyka, na które warto zwrócić uwagę:
- Osłabiony układ odpornościowy z powodu chorób, leków lub niezdrowego stylu życia.
- Częsty kontakt skóry z wodą, szczególnie w miejscach publicznych (baseny, sauny).
- Drobne urazy, skaleczenia i otarcia naskórka.
- Bliski kontakt z osobami zakażonymi wirusem HPV.
- Używanie tych samych przedmiotów osobistych (ręczniki, obuwie) z osobami zakażonymi.
- Niewłaściwa higena osobista, szczególnie w miejscach publicznych.
- Okresy obniżonej kondycji organizmu, np. po chorobie.
Kiedy należy udać się do lekarza w sprawie kurzajek
Choć wiele kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie konieczna. Zrozumienie, z czego robią się kurzajki, pozwala nam docenić, że mimo wszystko mogą one wymagać profesjonalnej interwencji medycznej. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor, krwawi, lub jeśli pojawia się w nietypowym miejscu, np. na twarzy, w okolicach narządów płciowych, lub w pobliżu oka, należy natychmiast skonsultować się z lekarzem. Takie zmiany mogą wskazywać na inne, potencjalnie groźniejsze schorzenia, a nie tylko na zwykłą brodawkę.
Szczególnie ważne jest, aby osoby z obniżoną odpornością, na przykład po przeszczepach narządów, chorujące na cukrzycę, czy zakażone wirusem HIV, nie próbowały leczyć kurzajek samodzielnie. U tych pacjentów zmiany skórne mogą mieć nietypowy przebieg, a nieprawidłowe leczenie może prowadzić do powikłań. Lekarz będzie w stanie ocenić stan zdrowia pacjenta i dobrać najbezpieczniejszą i najskuteczniejszą metodę leczenia. Również w przypadku, gdy kurzajki są liczne, rozprzestrzeniają się szybko, lub nawracają mimo prób leczenia, wizyta u specjalisty jest wskazana. Lekarz może zdiagnozować przyczynę nawrotów i zaproponować bardziej zaawansowane metody terapii, takie jak krioterapię, laserowe usuwanie brodawek, czy immunoterapię.
Należy również pamiętać o tym, że nie wszystkie zmiany skórne o wyglądzie kurzajek są rzeczywiście brodawkami. Mogą to być inne zmiany, takie jak kurzajki łojotokowe, znamiona barwnikowe, czy nawet zmiany nowotworowe. Dlatego, jeśli mamy jakiekolwiek wątpliwości co do charakteru zmiany skórnej, a zwłaszcza jeśli zauważymy jej niepokojące cechy, nie warto zwlekać z wizytą u lekarza. Wczesna diagnoza jest kluczowa dla skutecznego leczenia. Oto sytuacje, w których wizyta u lekarza jest wskazana:
- Zmiana jest bardzo bolesna, szybko rośnie lub zmienia kolor.
- Kurzajka znajduje się w nietypowym miejscu (twarz, narządy płciowe, okolice oczu).
- Pacjent ma osłabiony układ odpornościowy.
- Zmiany są liczne, rozprzestrzeniają się szybko lub nawracają.
- Domowe sposoby leczenia nie przynoszą rezultatów lub nasilają problem.
- Istnieją wątpliwości co do charakteru zmiany skórnej.
- Zmiana krwawi lub wykazuje inne niepokojące objawy.