Kurzajki, znane również jako brodawki, to powszechna i często uciążliwa dolegliwość skórna, która dotyka ludzi w każdym wieku. Choć zazwyczaj niegroźne, mogą powodować dyskomfort, ból, a także wpływać na estetykę wyglądu. Zrozumienie, od czego robią się kurzajki, jest kluczowe do zapobiegania ich powstawaniu i skutecznego leczenia. Główną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Istnieje ponad sto odmian wirusa HPV, a każda z nich preferuje określone obszary ciała i może prowadzić do rozwoju różnych typów brodawek. Niektóre typy HPV są odpowiedzialne za łagodne zmiany skórne, takie jak te pojawiające się na dłoniach czy stopach, podczas gdy inne mogą być powiązane z rozwojem nowotworów, zwłaszcza raka szyjki macicy. W kontekście kurzajek, najczęściej spotykane są te łagodniejsze odmiany wirusa, które atakują naskórek.
Wirus HPV jest bardzo zaraźliwy i może przenosić się poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z zainfekowanymi powierzchniami. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajek, może być różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus wnika w głąb naskórka, namnaża się i powoduje nieprawidłowy wzrost komórek, co manifestuje się jako charakterystyczne narośla.
Czynniki sprzyjające zakażeniu HPV i rozwojowi kurzajek obejmują osłabioną odporność organizmu, mikrourazy skóry (np. skaleczenia, otarcia, pęknięcia naskórka), a także wilgotne i ciepłe środowisko, gdzie wirusy lepiej się rozwijają. Dlatego też miejsca takie jak baseny, sauny, szatnie czy siłownie stanowią potencjalne źródło infekcji. Zrozumienie tych mechanizmów pozwala na podjęcie odpowiednich kroków prewencyjnych i minimalizowanie ryzyka zakażenia.
Wirus HPV jako główny winowajca powstawania kurzajek na skórze
Wirus brodawczaka ludzkiego (HPV) to wszechobecny patogen, który stanowi podstawową przyczynę powstawania kurzajek. Warto podkreślić, że wirus ten występuje w wielu podtypach, a ich specyfika determinuje lokalizację i wygląd wywoływanych zmian skórnych. Niektóre odmiany HPV predysponują do rozwoju brodawek na dłoniach, inne na stopach (tzw. kurzajki podeszwowe), a jeszcze inne mogą pojawiać się na twarzy, narządach płciowych czy innych częściach ciała. Zrozumienie, od czego robią się kurzajki, zaczyna się od identyfikacji roli, jaką odgrywa w tym procesie wspomniany wirus.
Wirus HPV atakuje komórki naskórka, prowadząc do ich nadmiernego rozrostu i tworzenia charakterystycznych narośli. Proces infekcji zazwyczaj rozpoczyna się od drobnych uszkodzeń skóry, takich jak skaleczenia, otarcia czy pęknięcia, które stanowią „furtkę” dla wirusa. Po wniknięciu do organizmu, wirus integruje się z materiałem genetycznym komórek gospodarza i zaczyna się namnażać. To właśnie ten proces odpowiedzialny jest za powstawanie widocznych zmian skórnych – kurzajek.
Zakażenie wirusem HPV jest procesem, który może przebiegać w sposób ukryty. Okres inkubacji, czyli czas od kontaktu z wirusem do pojawienia się widocznych objawów, może być bardzo zróżnicowany. U niektórych osób kurzajki pojawiają się już po kilku tygodniach, u innych może to trwać nawet kilka miesięcy. W tym czasie osoba zakażona może nieświadomie przenosić wirusa na inne osoby lub na inne części własnego ciała, co prowadzi do rozsiewu brodawek. Dlatego tak ważne jest, aby wiedzieć, od czego robią się kurzajki i jak można zapobiegać ich rozprzestrzenianiu.
Szczególnie narażone na zakażenie HPV są osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, a także dzieci i osoby starsze, których układ odpornościowy może być mniej wydolny. Osłabiona bariera immunologiczna sprawia, że wirus ma łatwiejszy dostęp do komórek i może skuteczniej wywoływać infekcję.
Sposoby przenoszenia wirusa HPV i ryzyko zakażenia kurzajkami
Poza bezpośrednim kontaktem, wirus HPV może również przenosić się pośrednio, poprzez kontakt z zakażonymi przedmiotami lub powierzchniami. Dotyczy to zwłaszcza miejsc o podwyższonej wilgotności i cieple, gdzie wirusy są bardziej żywotne. Do takich miejsc zaliczamy między innymi:
- Baseny i aquaparki
- Sauny i łaźnie
- Prysznice i szatnie publiczne
- Siłownie i kluby fitness
- Sale gimnastyczne
- Miejsca wspólnego użytku, gdzie często dotykamy powierzchni (np. poręcze, klamki)
Dlatego też noszenie obuwia ochronnego w takich miejscach jest jednym z kluczowych elementów profilaktyki. Utrzymanie higieny osobistej, unikanie dzielenia się ręcznikami czy innymi przedmiotami higieny osobistej również znacząco zmniejsza ryzyko zakażenia.
Warto również wspomnieć o możliwości samoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną. Jeśli osoba ma kurzajkę na dłoni, może nieświadomie przenieść wirusa na inne miejsca, np. na twarz czy nogi, podczas dotykania tych obszarów. Dzieci, bawiąc się, często dotykają kurzajek, a następnie innych części ciała, co może prowadzić do ich rozprzestrzeniania się.
Okres inkubacji wirusa HPV jest zmienny i może trwać od kilku tygodni do kilku miesięcy. W tym czasie osoba zarażona może nie zdawać sobie sprawy z obecności wirusa, ale już jest potencjalnie źródłem zakażenia dla innych. To sprawia, że profilaktyka i świadomość ryzyka są niezwykle ważne w walce z tym powszechnym problemem.
Czynniki sprzyjające rozwojowi kurzajek osłabiona odporność i uszkodzenia skóry
Choć podstawową przyczyną kurzajek jest zakażenie wirusem HPV, nie każda osoba narażona na kontakt z wirusem rozwija brodawki. Istnieją bowiem pewne czynniki, które znacząco zwiększają podatność organizmu na infekcję i sprzyjają rozwojowi zmian skórnych. Jednym z najważniejszych czynników jest obniżona odporność. Kiedy układ immunologiczny funkcjonuje prawidłowo, jest w stanie skutecznie zwalczać wirusa HPV, zanim ten zdąży wywołać widoczne zmiany. Jednakże, gdy odporność jest osłabiona, organizm staje się bardziej podatny na infekcje, w tym na te wywoływane przez wirusy brodawczaka ludzkiego.
Osłabienie odporności może być spowodowane różnymi czynnikami. Należą do nich:
- Choroby przewlekłe, takie jak cukrzyca, choroby autoimmunologiczne czy infekcje (np. HIV).
- Stosowanie leków immunosupresyjnych, np. po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych.
- Niedożywienie i niedobory witamin.
- Przewlekły stres, który negatywnie wpływa na funkcjonowanie układu odpornościowego.
- Niewystarczająca ilość snu.
- Intensywny wysiłek fizyczny, który w niektórych przypadkach może tymczasowo osłabić odporność.
Kolejnym kluczowym czynnikiem sprzyjającym powstawaniu kurzajek są uszkodzenia skóry. Nawet najmniejsze skaleczenia, otarcia, pęknięcia naskórka czy zadrapania mogą stanowić „furtkę” dla wirusa HPV. Wirus łatwiej wnika w uszkodzoną skórę niż w nienaruszoną barierę naskórka. Dlatego też osoby, które często narażone są na drobne urazy skóry, na przykład pracownicy fizyczni, osoby uprawiające sporty wymagające kontaktu z powierzchniami, czy po prostu osoby z suchą i skłonną do pękania skórą, są bardziej podatne na zakażenie.
Wilgotne środowisko również odgrywa znaczącą rolę. Wirus HPV lepiej przetrwa i namnaża się w wilgotnym i ciepłym otoczeniu. Dlatego też miejsca takie jak wspomniane już baseny, sauny, czy nawet długotrwałe noszenie nieprzewiewnego obuwia, mogą zwiększać ryzyko zarówno zakażenia, jak i rozwoju istniejących kurzajek. Wilgotna skóra jest również bardziej podatna na uszkodzenia, co potęguje efekt.
Gdzie najczęściej pojawiają się kurzajki lokalizacja i rodzaje brodawek
Kurzajki, choć mogą pojawić się praktycznie na każdej części ciała, wykazują pewne predyspozycje do lokalizacji, zależne od typu wirusa HPV, który je wywołuje, oraz od sposobu ekspozycji. Zrozumienie, od czego robią się kurzajki i gdzie najczęściej występują, jest pomocne w ich rozpoznawaniu i leczeniu. Najczęściej spotykane są brodawki zlokalizowane na kończynach, zwłaszcza na dłoniach i stopach.
Na dłoniach najczęściej pojawiają się brodawki zwykłe. Mogą mieć postać pojedynczych lub mnogich, grudek o nierównej, szorstkiej powierzchni, często z widocznymi czarnymi punkcikami – są to zatkane naczynia krwionośne. Lokalizują się zwykle na palcach, grzbietach dłoni, a także pod paznokciami, gdzie mogą być szczególnie bolesne i trudne do leczenia.
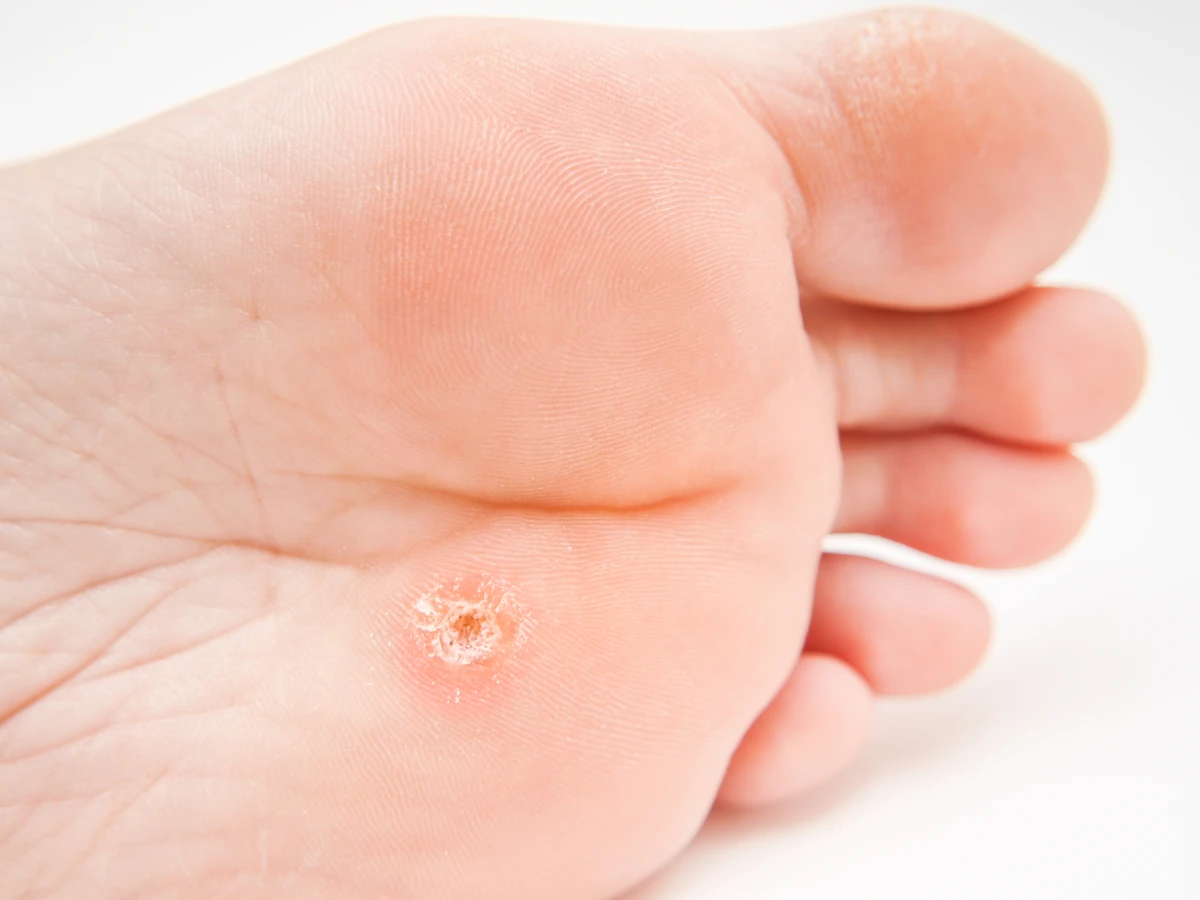
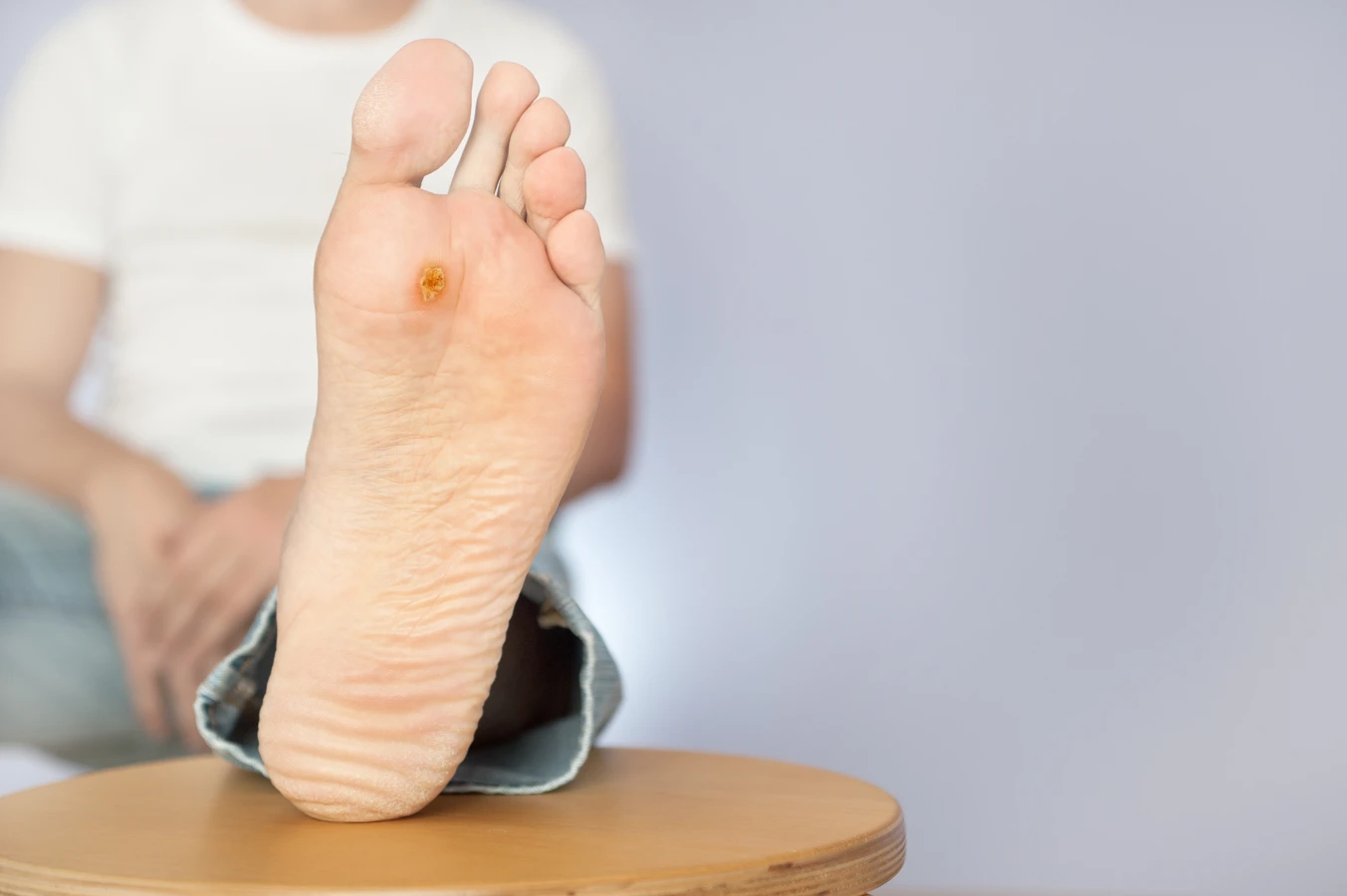
Kurzajki podeszwowe to specyficzny rodzaj brodawek, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są spłaszczone i mogą wrastać w głąb skóry, powodując znaczny dyskomfort i ból przy chodzeniu. Mogą mieć również tendencję do zlewania się w większe skupiska, tworząc tzw. mozaikowe brodawki. Ich powierzchownia bywa często pokryta zrogowaciałym naskórkiem, co utrudnia ich identyfikację.
Na twarzy kurzajki mogą przyjmować postać małych, cielistych lub lekko brązowawych grudek. Szczególnie narażone są okolice ust, nosa oraz broda. Brodawki płaskie, które częściej występują u dzieci i młodzieży, często pojawiają się na twarzy i grzbietach dłoni. Mają one gładką powierzchnię i są zazwyczaj mniejsze od brodawek zwykłych.
Poza wymienionymi lokalizacjami, kurzajki mogą pojawiać się również na łokciach, kolanach, a także w okolicy narządów płciowych (brodawki płciowe, czyli kłykciny kończyste, wywoływane przez inne typy HPV). Warto pamiętać, że kurzajki są zmianami zakaźnymi i mogą rozprzestrzeniać się na inne części ciała, dlatego ważne jest, aby podjąć odpowiednie kroki w celu ich usunięcia i zapobiegania nawrotom.
Jak dochodzi do zakażenia kurzajkami u dzieci i dorosłych
Proces zakażenia kurzajkami, niezależnie od wieku, opiera się na kontakcie z wirusem brodawczaka ludzkiego (HPV). Różnice między zakażeniem u dzieci a dorosłych dotyczą przede wszystkim czynników środowiskowych i behawioralnych, które mogą zwiększać ryzyko ekspozycji na wirusa. Zrozumienie, od czego robią się kurzajki, pozwala na lepsze dopasowanie działań profilaktycznych do specyficznych grup wiekowych.
U dzieci, które są naturalnie bardziej ciekawe świata i często bawią się w grupach, ryzyko zakażenia jest znaczące. Dzieci często dzielą się zabawkami, dotykają tych samych powierzchni, a także nie zawsze przestrzegają zasad higieny. Miejsca takie jak place zabaw, przedszkola, szkoły czy baseny stanowią idealne środowisko do transmisji wirusa. Dodatkowo, skóra dzieci jest delikatniejsza i może być bardziej podatna na mikrourazy, przez które wirus łatwiej wnika.
Częstym problemem u dzieci jest również samoinokulacja. Dzieci często dotykają kurzajek, drapiąc je, a następnie przenoszą wirusa na inne części ciała, co prowadzi do szybkiego rozprzestrzeniania się brodawek. Brak świadomości zagrożenia i naturalna skłonność do dotykania różnych powierzchni sprawiają, że dzieci są szczególnie narażone na powstawanie kurzajek.
U dorosłych mechanizmy zakażenia są podobne, jednakże środowiska ryzyka mogą być inne. Osoby dorosłe, które regularnie korzystają z siłowni, basenów, saun, czy pracują w miejscach, gdzie występuje stały kontakt z wilgocią i potencjalnymi źródłami zakażenia, są bardziej narażone. Dodatkowo, osłabienie odporności związane z chorobami przewlekłymi, stresem czy niewłaściwą dietą, może zwiększać podatność na rozwój kurzajek.
Ważnym aspektem u dorosłych jest również możliwość przeniesienia wirusa HPV z jednego obszaru ciała na inny. Na przykład, osoba z kurzajkami na dłoniach może przez przypadek przenieść wirusa na inne części ciała podczas wykonywania codziennych czynności. Profilaktyka u obu grup wiekowych obejmuje unikanie bezpośredniego kontaktu z kurzajkami, dbanie o higienę osobistą, unikanie dzielenia się przedmiotami osobistego użytku oraz stosowanie obuwia ochronnego w miejscach publicznych.
Jakie są rodzaje kurzajek i ich specyfika w kontekście zakażenia
Kurzajki, czyli brodawki, to zmiany skórne wywoływane przez różne typy wirusa brodawczaka ludzkiego (HPV). Choć wszystkie są wynikiem infekcji wirusowej, różnią się wyglądem, lokalizacją i czasem trwania, co jest związane z wirusem, który je powoduje. Poznanie rodzajów kurzajek pomaga zrozumieć, od czego robią się te specyficzne zmiany i jakie są ich cechy charakterystyczne.
Najczęściej spotykane są **brodawki zwykłe (verruca vulgaris)**. Zazwyczaj pojawiają się na palcach, dłoniach i łokciach. Mają one chropowatą, twardą powierzchnię, często z widocznymi czarnymi punkcikami, które są skutkiem zakrzepnięcia małych naczyń krwionośnych w brodawce. Mogą występować pojedynczo lub w grupach.
Kolejnym typem są **brodawki podeszwowe (verruca plantaris)**. Rozwijają się na podeszwach stóp, gdzie nacisk podczas chodzenia powoduje, że wrastają w głąb skóry. Mogą być bardzo bolesne i często są mylone z odciskami. Ich powierzchnia bywa pokryta zrogowaciałym naskórkiem, a czarne punkciki są często niewidoczne, co utrudnia diagnozę. Czasem łączą się, tworząc większe skupiska zwane brodawkami mozaikowymi.
**Brodawki płaskie (verruca plana)**, często występujące u dzieci i młodych dorosłych, charakteryzują się gładką, płaską powierzchnią i zazwyczaj mają cielisty lub lekko brązowawy kolor. Najczęściej pojawiają się na twarzy, grzbietach dłoni i przedramionach. Mogą być trudniejsze do zauważenia ze względu na swoją płaskość.
Warto również wspomnieć o **brodawkach nitkowatych (verruca filiformis)**, które mają postać cienkich, wydłużonych narośli, często pojawiających się na szyi, powiekach i w okolicy ust. Są one zazwyczaj łagodne i niebolesne, ale mogą być uciążliwe estetycznie.
Odrębną kategorią są **brodawki płciowe (kłykciny kończyste)**, wywoływane przez inne typy HPV niż te odpowiedzialne za brodawki na skórze. Pojawiają się w okolicy narządów płciowych i odbytu, mogą mieć postać kalafiorowatych narośli i wymagają specjalistycznego leczenia. Choć ich powstawanie również jest związane z HPV, wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Każdy z tych typów kurzajek jest wynikiem infekcji wirusem HPV, ale różnice w budowie i lokalizacji wynikają z predylekcji poszczególnych typów wirusa do konkretnych obszarów ciała oraz od sposobu, w jaki wirus wchodzi w interakcję z komórkami skóry.
Zapobieganie powstawaniu kurzajek skuteczne metody profilaktyki
Zapobieganie powstawaniu kurzajek opiera się głównie na unikaniu kontaktu z wirusem HPV oraz na wzmacnianiu naturalnej odporności organizmu. Wiedza o tym, od czego robią się kurzajki, jest kluczowa do wdrożenia odpowiednich środków profilaktycznych, które mogą znacząco zmniejszyć ryzyko zakażenia. Jednym z najważniejszych aspektów jest unikanie bezpośredniego kontaktu z istniejącymi kurzajkami, zarówno u innych osób, jak i na własnym ciele.
W miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest wysokie, należy stosować środki ostrożności. Obejmuje to:
- Noszenie obuwia ochronnego (np. klapek) na basenach, w saunach, łaźniach, szatniach i pod prysznicami publicznymi.
- Unikanie dzielenia się ręcznikami, skarpetkami czy innymi przedmiotami osobistego użytku.
- Dokładne mycie rąk po skorzystaniu z miejsc publicznych, zwłaszcza po dotykaniu powierzchni, które mogą być zanieczyszczone wirusem.
Dbanie o higienę osobistą jest kluczowe. Należy utrzymywać skórę czystą i suchą, ponieważ wilgotne środowisko sprzyja rozwojowi wirusa HPV. Regularne mycie i osuszanie ciała, zwłaszcza stóp, może pomóc w zapobieganiu zakażeniu.
Wzmocnienie układu odpornościowego jest równie ważne. Zdrowa dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie przewlekłego stresu to czynniki, które pomagają organizmowi skuteczniej zwalczać infekcje wirusowe. Dobrze funkcjonujący układ odpornościowy jest w stanie poradzić sobie z wirusem HPV, zanim ten zdąży wywołać widoczne zmiany skórne.
W przypadku osób, które mają skłonność do nadmiernego pocenia się stóp, warto stosować specjalne antyperspiranty lub pudry, aby utrzymać skórę suchą. Osoby pracujące w wilgotnych warunkach lub często narażone na uszkodzenia skóry powinny szczególnie dbać o jej ochronę i szybkie gojenie ewentualnych ran.
Choć nie ma szczepionki przeciwko wszystkim typom wirusa HPV, istnieją szczepienia chroniące przed niektórymi typami wirusa, które są powiązane z rozwojem raka szyjki macicy i brodawek płciowych. W przypadku brodawek skórnych, profilaktyka skupia się głównie na higienie i unikaniu kontaktu z wirusem.
Kiedy należy zgłosić się do lekarza w celu leczenia kurzajek
Chociaż wiele kurzajek może ustąpić samoistnie, istnieją sytuacje, w których konsultacja lekarska jest wskazana lub wręcz konieczna. Wiedza o tym, od czego robią się kurzajki, jest ważna, ale równie istotne jest, aby wiedzieć, kiedy samodzielne próby leczenia mogą być niewystarczające lub wręcz szkodliwe. W przypadku wątpliwości lub nasilonych objawów, zawsze warto zasięgnąć porady specjalisty, czyli lekarza dermatologa.
Do lekarza należy zgłosić się w następujących sytuacjach:
- Brak poprawy lub pogorszenie po domowych metodach leczenia: Jeśli kurzajki nie znikają po kilku tygodniach stosowania dostępnych bez recepty preparatów lub wręcz powiększają się, rozprzestrzeniają lub stają się bardziej bolesne, konieczna jest interwencja lekarska.
- Bolesne lub krwawiące kurzajki: Szczególnie kurzajki podeszwowe mogą być bardzo bolesne i utrudniać codzienne funkcjonowanie. Jeśli kurzajka krwawi, jest zaczerwieniona lub wykazuje oznaki infekcji bakteryjnej, należy pilnie skonsultować się z lekarzem.
- Lokalizacja w trudnodostępnych lub wrażliwych miejscach: Kurzajki zlokalizowane na twarzy, narządach płciowych, pod paznokciami lub w okolicach oczu wymagają specjalistycznego leczenia, które może być wykonane tylko przez lekarza. Samodzielne próby leczenia w tych miejscach mogą prowadzić do blizn lub innych komplikacji.
- Rozsiane lub mnogie kurzajki: Duża liczba kurzajek lub ich szybkie rozprzestrzenianie się może świadczyć o osłabionej odporności lub wymagać bardziej agresywnej terapii.
- Wątpliwości co do diagnozy: Nie każda zmiana skórna jest kurzajką. Jeśli istnieje podejrzenie, że zmiana może być innym schorzeniem, np. znamieniem lub zmianą nowotworową, konieczna jest konsultacja lekarska w celu postawienia prawidłowej diagnozy.
- Osłabiona odporność: Osoby z chorobami osłabiającymi układ odpornościowy (np. cukrzyca, HIV, osoby przyjmujące leki immunosupresyjne) powinny zawsze konsultować się z lekarzem w przypadku pojawienia się kurzajek, ponieważ mogą one trudniej ustępować i stanowić większe ryzyko.
Lekarz dermatolog może zaoferować różne metody leczenia, takie jak krioterapia (wymrażanie), elektrokoagulacja (wypalanie), laseroterapia, czy miejscowe leki na receptę, które są często skuteczniejsze niż preparaty dostępne bez recepty. W niektórych przypadkach lekarz może również zalecić badania dodatkowe w celu oceny ogólnego stanu zdrowia i odporności pacjenta.