Kurzajki, zwane potocznie brodawkami, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Ich pojawienie się na skórze może być źródłem dyskomfortu, bólu, a także wpływać na estetykę. Zrozumienie przyczyn powstawania kurzajek jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą jest wirus brodawczaka ludzkiego, znany jako HPV (Human Papillomavirus).
Wirus HPV jest niezwykle rozpowszechniony i istnieje ponad sto jego typów. Niektóre z nich atakują skórę, powodując właśnie kurzajki, inne natomiast mogą prowadzić do poważniejszych schorzeń, takich jak zmiany przednowotworowe czy nowotwory. Warto podkreślić, że nie każdy kontakt z wirusem HPV skutkuje pojawieniem się kurzajek. Nasz układ odpornościowy często radzi sobie z infekcją, zanim wirus zdąży się namnożyć i wywołać widoczne zmiany.
Jednakże, istnieją pewne czynniki, które zwiększają ryzyko rozwoju kurzajek. Należą do nich osłabiona odporność, spowodowana na przykład stresem, chorobami przewlekłymi, niedożywieniem czy przyjmowaniem leków immunosupresyjnych. Uszkodzona skóra, pęknięcia, otarcia czy skaleczenia stanowią bramę dla wirusa, ułatwiając mu wniknięcie do organizmu. Wilgotne środowisko, takie jak baseny, sauny czy szatnie, sprzyja namnażaniu się wirusa i jego przenoszeniu.
Kurzajki mogą pojawić się na każdej części ciała, ale najczęściej lokalizują się na dłoniach, stopach, palcach, łokciach i kolanach. Ich wygląd może być różnorodny – od małych, płaskich grudek, po większe, brodawkowate narośla. Zrozumienie tych podstawowych mechanizmów jest pierwszym krokiem do skutecznej walki z tym uciążliwym problemem.
Główne przyczyny pojawiania się kurzajek na ciele
Jak wspomniano wcześniej, za powstawanie kurzajek odpowiada wirus brodawczaka ludzkiego (HPV). Ten wirus jest bardzo zaraźliwy i przenosi się głównie poprzez bezpośredni kontakt skóra do skóry lub przez dotykanie zakażonych powierzchni. Osoba zarażona może nie zdawać sobie sprawy, że jest nosicielem wirusa, ponieważ kurzajki mogą rozwijać się z opóźnieniem, nawet po kilku tygodniach lub miesiącach od zakażenia.
Istnieje wiele typów wirusa HPV, a każdy z nich ma tendencję do atakowania określonych obszarów skóry. Na przykład, typy HPV 1 i 4 często powodują kurzajki na stopach (tzw. kurzajki podeszwowe), które mogą być bolesne podczas chodzenia ze względu na nacisk. Typy HPV 2, 3 i 5 zazwyczaj odpowiadają za kurzajki na dłoniach i palcach, a także za kurzajki płaskie, które często pojawiają się na twarzy i grzbietach dłoni. Zrozumienie, który typ wirusa jest odpowiedzialny za daną zmianę, może pomóc w doborze odpowiedniej metody leczenia.
Czynniki sprzyjające infekcji wirusem HPV i rozwojowi kurzajek są liczne. Do najważniejszych należą: osłabienie układu odpornościowego, które może być spowodowane różnymi czynnikami, takimi jak stres, niedobory żywieniowe, choroby przewlekłe (np. cukrzyca, HIV), czy przyjmowanie leków immunosupresyjnych po przeszczepach narządów. Dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, są szczególnie podatne na infekcje wirusem HPV.
Kolejnym istotnym czynnikiem jest uszkodzenie skóry. Nawet niewielkie skaleczenia, otarcia, pęknięcia naskórka czy przesuszenie skóry ułatwiają wirusowi wniknięcie do organizmu. Dlatego osoby pracujące fizycznie, uprawiające sporty kontaktowe lub po prostu narażone na urazy skóry, są bardziej narażone na rozwój kurzajek. Wilgotne i ciepłe środowisko, takie jak baseny, sauny, przebieralnie czy siłownie, to idealne warunki do rozwoju i rozprzestrzeniania się wirusa HPV. Wirus może przetrwać na wilgotnych powierzchniach przez pewien czas, czekając na kolejnego „gospodarza”.
Czynniki ryzyka rozwoju kurzajek u dorosłych i dzieci
Jednym z kluczowych czynników jest stan układu immunologicznego. Gdy nasza odporność jest osłabiona, organizm ma trudności z zwalczaniem infekcji wirusowych, w tym tych wywoływanych przez HPV. Przyczyny osłabienia odporności mogą być bardzo różne:
- Przewlekły stres: Długotrwały stres prowadzi do zmian hormonalnych i fizjologicznych, które negatywnie wpływają na funkcjonowanie układu odpornościowego.
- Niewłaściwa dieta: Niedobory witamin i minerałów, zwłaszcza witaminy C, cynku czy selenu, osłabiają zdolność organizmu do walki z wirusami.
- Choroby przewlekłe: Cukrzyca, choroby autoimmunologiczne, choroby nerek czy wątroby mogą znacząco obniżać odporność.
- Przyjmowanie leków: Leki immunosupresyjne, stosowane np. po przeszczepach narządów, celowo osłabiają układ odpornościowy, czyniąc organizm bardziej podatnym na infekcje.
- Zakażenie wirusem HIV: Wirus ten atakuje komórki odpornościowe, prowadząc do znaczącego obniżenia zdolności organizmu do obrony przed innymi patogenami, w tym HPV.
Kolejnym ważnym czynnikiem jest kondycja skóry. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną. Jednak nawet drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia, pęknięcia, otarcia czy suchość skóry, mogą stanowić „furtkę” dla wirusa HPV. Dzieci, które często się bawią i są bardziej narażone na drobne urazy, mogą łatwiej ulec zakażeniu. Podobnie osoby wykonujące prace manualne, narażone na kontakt z drażniącymi substancjami lub wodą, mogą mieć skórę bardziej podatną na uszkodzenia.
Środowisko również odgrywa istotną rolę. Miejsca o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, łaźnie, siłownie, szatnie czy wspólne prysznice, są idealnymi siedliskami dla wirusa HPV. Wirus może przetrwać na powierzchniach takich jak podłogi, ręczniki, deski do pływania czy maty. Noszenie obuwia w miejscach publicznych, szczególnie na basenach i pod prysznicami, jest zalecane jako środek zapobiegawczy.
Wreszcie, sama ekspozycja na wirusa jest kluczowa. Ponieważ HPV jest bardzo powszechny, kontakt z nim jest niemal nieunikniony w ciągu życia. Zakażenie może nastąpić przez bezpośredni kontakt z osobą zakażoną (np. podanie ręki) lub przez dotykanie przedmiotów, które miały kontakt z wirusem.
Jak przenosi się wirus brodawczaka ludzkiego powodujący kurzajki
Wirus brodawczaka ludzkiego (HPV) jest przyczyną powstawania kurzajek, a jego transmisja odbywa się na kilka sposobów, często w sposób pozornie niepozorny. Zrozumienie dróg zakażenia jest kluczowe dla profilaktyki i unikania rozwoju tych uciążliwych zmian skórnych. Główną drogą przenoszenia jest kontakt bezpośredni, czyli dotyk.
Bezpośredni kontakt skóra do skóry jest najczęstszym sposobem zakażenia wirusem HPV. Jeśli osoba ma aktywne kurzajki, wirus znajduje się na powierzchni tych zmian. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry lub skóry innej osoby, może doprowadzić do przeniesienia wirusa. Jest to szczególnie ryzykowne, gdy nasza skóra jest uszkodzona, np. przez drobne skaleczenia, otarcia czy pęknięcia.
Wirus HPV może również przenosić się pośrednio, poprzez kontakt z zakażonymi przedmiotami i powierzchniami. Miejsca publiczne o podwyższonej wilgotności i temperaturze stanowią idealne środowisko do przetrwania wirusa. Należą do nich:
- Baseny i brodziki
- Sauny i łaźnie parowe
- Prysznice i przebieralnie
- Sale gimnastyczne i centra fitness
- Wspólne ręczniki i maty
Wirus może przetrwać na tych powierzchniach przez pewien czas, czekając na potencjalnego gospodarza. Dotknięcie zakażonej powierzchni, a następnie dotknięcie swojej skóry, zwłaszcza w miejscu drobnego urazu, może zainicjować infekcję.
Samozakażenie, czyli przeniesienie wirusa z jednego miejsca na ciele na inne, jest również możliwe. Na przykład, jeśli osoba ma kurzajkę na dłoni i po jej dotknięciu dotknie innego miejsca na swoim ciele, może tam rozwinąć się kolejna kurzajka. Dzieci, które często dotykają swoich kurzajek, a następnie innych części ciała, są szczególnie narażone na samozakażenie.
Warto zaznaczyć, że obecność wirusa HPV w organizmie nie zawsze oznacza pojawienie się kurzajek. Nasz układ odpornościowy często potrafi skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Jednakże, gdy odporność jest osłabiona, wirus ma większe szanse na namnożenie i zainfekowanie komórek naskórka, co prowadzi do rozwoju kurzajek.
Chociaż wirus HPV jest powszechny, można zminimalizować ryzyko zakażenia poprzez odpowiednie środki ostrożności. Unikanie bezpośredniego kontaktu z kurzajkami, dbanie o higienę osobistą, noszenie obuwia ochronnego w miejscach publicznych oraz dbanie o dobrą kondycję układu odpornościowego to kluczowe elementy profilaktyki.
Gdzie najczęściej pojawiają się kurzajki na ludzkim ciele
Kurzajki, wywoływane przez różne typy wirusa brodawczaka ludzkiego (HPV), mogą pojawić się na niemal każdej części ciała, jednak istnieją pewne lokalizacje, gdzie są one obserwowane znacznie częściej. Zależy to od typu wirusa, sposobu jego transmisji oraz indywidualnej podatności organizmu. Najczęściej zmiany te lokalizują się na obszarach skóry, które są bardziej narażone na kontakt z wirusem lub są miejscami, gdzie skóra jest cieńsza i łatwiej ulega uszkodzeniom.
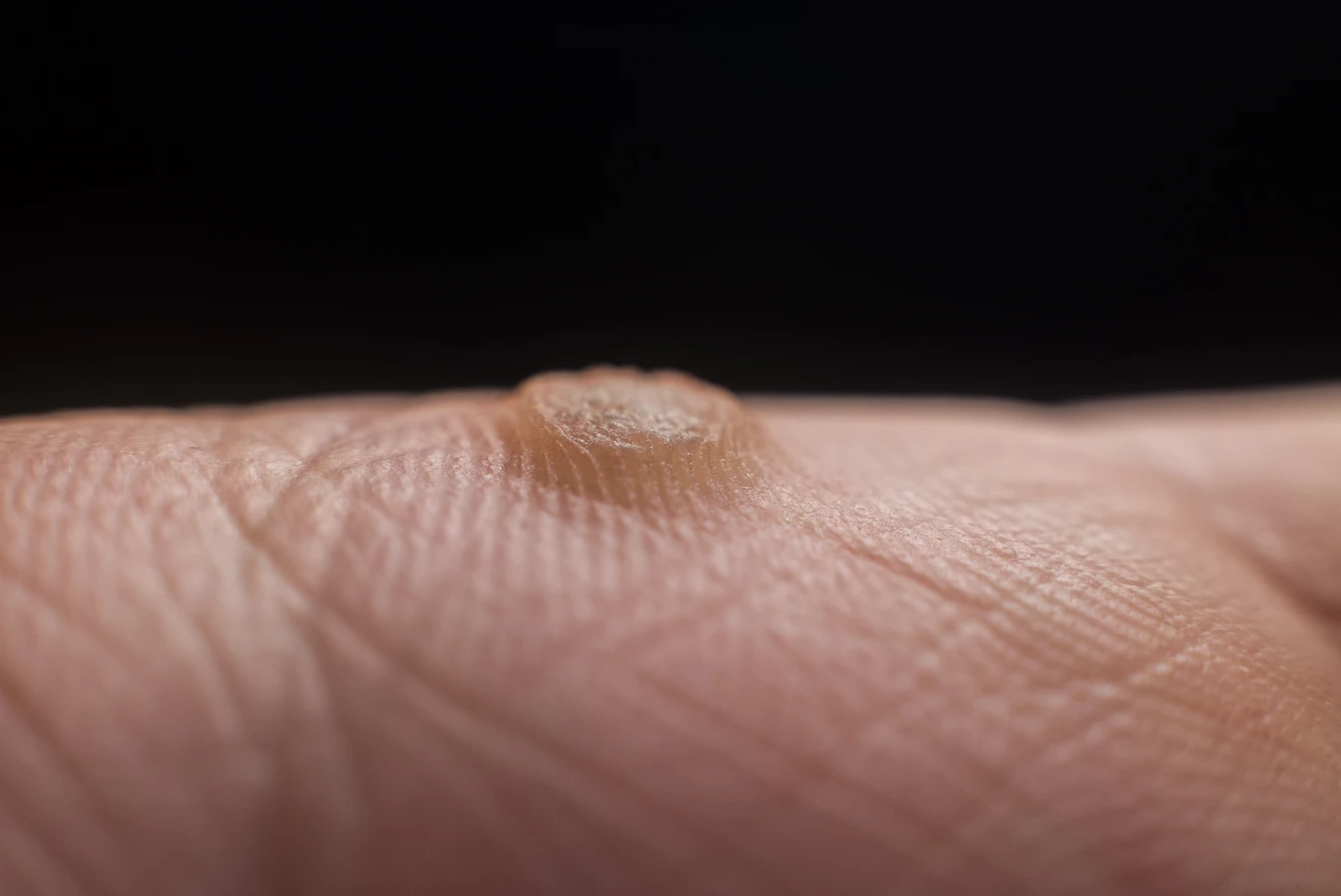
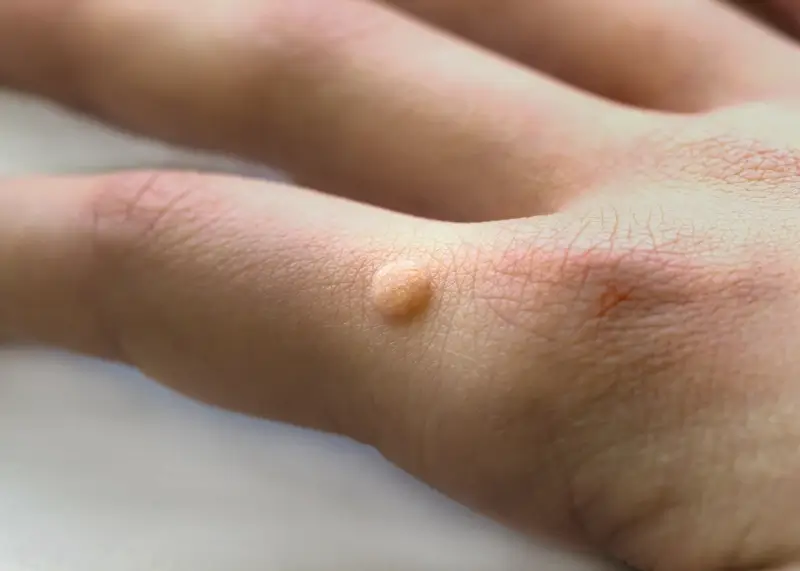
Dłonie i palce to jedne z najczęstszych miejsc występowania kurzajek. Wirus HPV łatwo przenosi się poprzez bezpośredni kontakt, a dłonie są w ciągłym kontakcie z otoczeniem, przedmiotami i innymi ludźmi. Na dłoniach często pojawiają się kurzajki zwykłe – twarde, szorstkie narośla o nierówn
ej powierzchni. Mogą one występować pojedynczo lub w skupiskach. Kurzajki mogą pojawić się na grzbietach dłoni, palcach, a także pod paznokciami, co może być szczególnie bolesne i trudne w leczeniu.
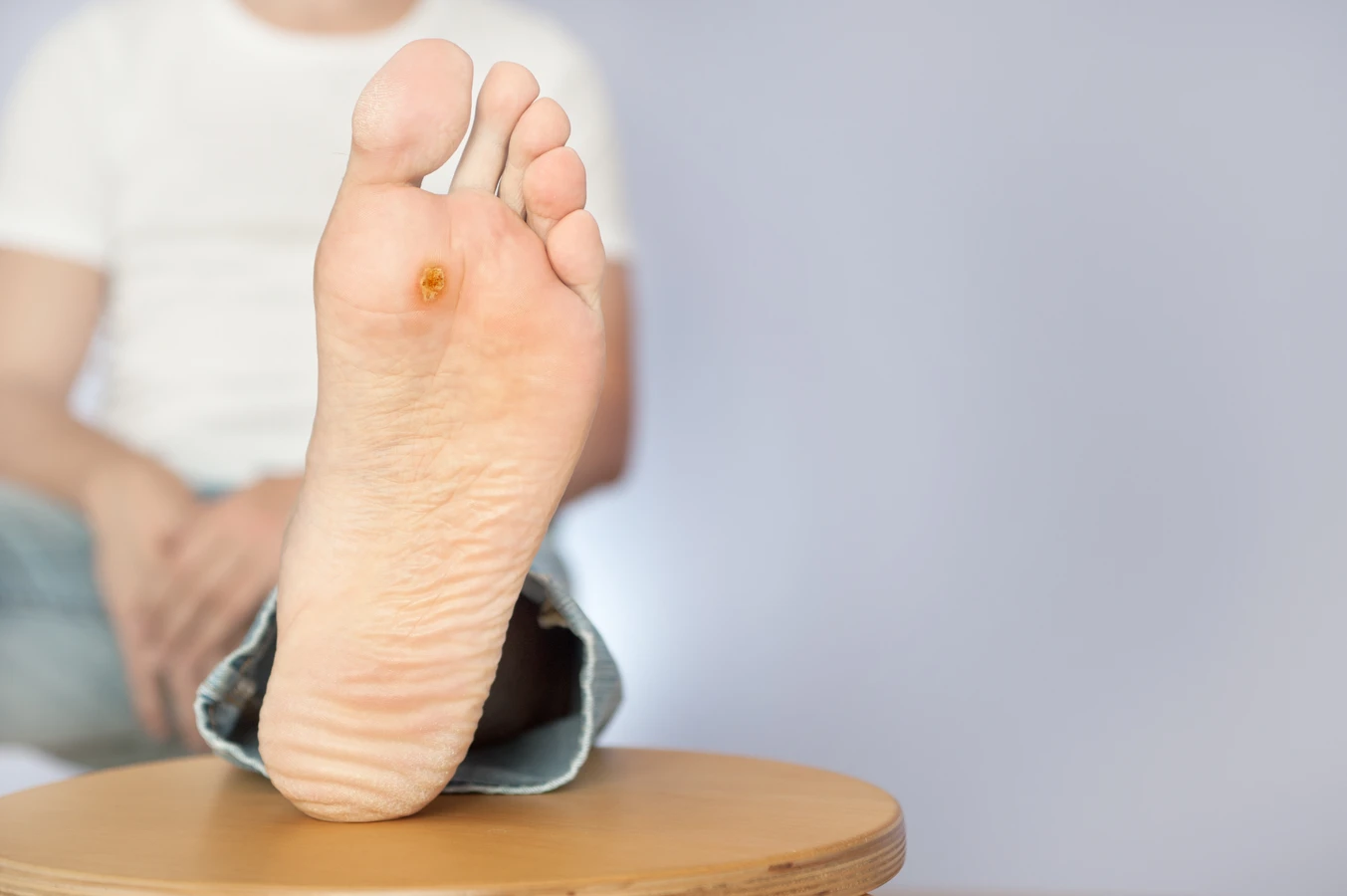
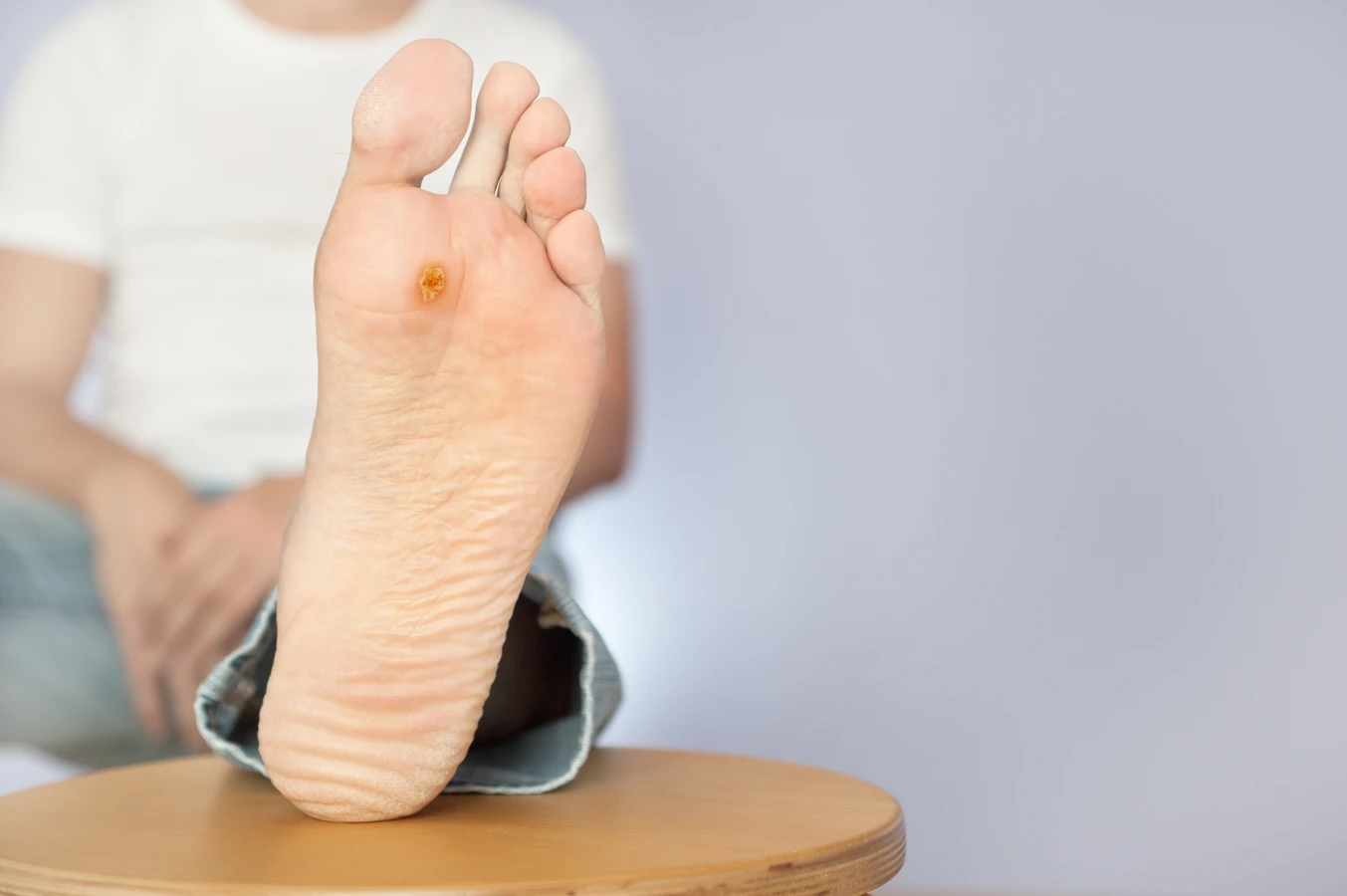
Stopy to kolejna bardzo częsta lokalizacja kurzajek, zwanych wówczas kurzajkami podeszwowymi lub kurzajkami wirusowymi stóp. Chodzenie, nacisk ciężaru ciała oraz wilgotne środowisko, jakie panuje w butach, sprzyjają rozwojowi tych zmian. Kurzajki podeszwowe często rosną do wnętrza skóry, co może powodować znaczny ból podczas chodzenia, przypominający uczucie wbitego kamienia. Mogą mieć wygląd brodawki z czarnymi kropkami w środku, które są zatkanymi naczyniami krwionośnymi.
Twarz i szyja to obszary, gdzie mogą pojawiać się kurzajki płaskie. Są one mniejsze, bardziej gładkie i często występują w większych grupach, przypominając drobne grudki. Szczególnie narażone są dzieci i młodzież. Chociaż zazwyczaj nie są bolesne, mogą stanowić problem estetyczny, zwłaszcza gdy pojawią się na twarzy.
Łokcie i kolana, ze względu na częsty kontakt z podłożem i potencjalne otarcia, również mogą być miejscem rozwoju kurzajek. Podobnie jak na dłoniach, mogą przyjmować postać twardych, szorstkich narośli.
Rzadziej, ale jednak możliwe jest pojawienie się kurzajek na innych częściach ciała, takich jak narządy płciowe (w tym przypadku są to kłykciny, wywoływane przez specyficzne typy HPV) czy okolice odbytu. W tych przypadkach konieczna jest konsultacja z lekarzem, ponieważ te typy wirusa mogą być związane z wyższym ryzykiem rozwoju nowotworów.
Lokalizacja kurzajki ma znaczenie nie tylko ze względu na estetykę, ale także na dyskomfort i potencjalne problemy w funkcjonowaniu. Kurzajki na stopach mogą utrudniać chodzenie, a te na dłoniach mogą przeszkadzać w codziennych czynnościach. Zrozumienie, gdzie najczęściej występują kurzajki, pomaga w ich identyfikacji i podjęciu odpowiednich kroków w celu ich usunięcia.
Jakie są rodzaje kurzajek i ich charakterystyczne cechy
Kurzajki, choć wszystkie są wywoływane przez wirus brodawczaka ludzkiego (HPV), mogą przybierać różne formy i charakteryzować się odmiennymi cechami. Znajomość tych różnic jest pomocna w ich identyfikacji i właściwym podejściu do leczenia. Poniżej przedstawiamy najczęściej spotykane rodzaje kurzajek:
Kurzajki zwykłe (verruca vulgaris): Są to najbardziej powszechne typy kurzajek. Zazwyczaj pojawiają się na dłoniach, palcach i stopach. Charakteryzują się twardą, szorstką powierzchnią, często z widocznymi czarnymi punktami (zaskórnikami), które są zatkanymi naczyniami krwionośnymi. Mogą być pojedyncze lub występować w skupiskach, tworząc tzw. „mozaikowe” zmiany.
Kurzajki podeszwowe (verruca plantaris): Lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często rosną do wnętrza skóry, co może powodować ból. Mogą być płaskie lub lekko wyniesione, a ich powierzchnia jest zazwyczaj twardsza i bardziej zrogowaciała niż u kurzajek zwykłych. Podobnie jak kurzajki zwykłe, mogą mieć widoczne czarne punkty.
Kurzajki płaskie (verruca plana): Zazwyczaj pojawiają się na twarzy, szyi, grzbietach dłoni i nogach. Są mniejsze, mają gładką, płaską powierzchnię i są lekko wyniesione ponad skórę. Często występują w większych grupach i mogą mieć kolor skóry, jasnobrązowy lub różowy. Są mniej bolesne niż inne rodzaje kurzajek.
Kurzajki nitkowate (verruca filiformis): Są to cienkie, wydłużone narośla, które najczęściej pojawiają się na twarzy, wokół ust, nosa i oczu. Mają miękką konsystencję i mogą szybko rosnąć. Są one charakterystyczne i łatwe do rozpoznania.
Kurzajki okołopaznokciowe (verrucae subunguales et periunguales): Rozwijają się wokół paznokci u rąk i nóg, a także pod płytką paznokciową. Mogą być bolesne, powodować deformację paznokcia i utrudniać jego wzrost. Są trudne w leczeniu ze względu na ograniczony dostęp.
Kłykciny kończyste (condylomata acuminata): Choć często klasyfikowane oddzielnie, są one również spowodowane przez wirus HPV. Lokalizują się w okolicy narządów płciowych i odbytu. Mają postać kalafiorowatych, miękkich narośli. Są to zmiany przenoszone drogą płciową i wymagają specjalistycznego leczenia ze względu na potencjalne ryzyko rozwoju nowotworów.
Rozpoznanie rodzaju kurzajki jest ważnym krokiem w planowaniu leczenia. Niektóre rodzaje, jak kurzajki podeszwowe czy okołopaznokciowe, mogą wymagać bardziej intensywnych terapii lub interwencji lekarza. W przypadku wątpliwości co do rodzaju zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi prawidłową diagnozę i zaleci odpowiednie leczenie.
Jak zapobiegać powstawaniu kurzajek i uniknąć zarażenia
Choć całkowite uniknięcie kontaktu z wirusem brodawczaka ludzkiego (HPV) jest trudne ze względu na jego powszechność, istnieją skuteczne sposoby zapobiegania powstawaniu kurzajek i minimalizowania ryzyka zarażenia. Kluczem jest dbanie o higienę, wzmacnianie odporności i unikanie sytuacji sprzyjających transmisji wirusa.
Jednym z najważniejszych aspektów profilaktyki jest dbanie o higienę osobistą i otoczenia. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami, jest podstawową zasadą. W miejscach publicznych, takich jak baseny, sauny, siłownie czy wspólne prysznice, zawsze należy nosić klapki lub inne obuwie ochronne. Pozwala to uniknąć bezpośredniego kontaktu stóp z podłożem, na którym mogą znajdować się wirusy HPV.
Ważne jest również unikanie dzielenia się osobistymi przedmiotami, które mogą mieć kontakt ze skórą, takimi jak ręczniki, bielizna czy obuwie. Jeśli ktoś z domowników ma kurzajki, należy zachować szczególną ostrożność, aby nie dopuścić do przeniesienia wirusa na inne osoby lub na inne części ciała.
Kolejnym kluczowym elementem profilaktyki jest dbanie o kondycję układu odpornościowego. Silna odporność jest w stanie skutecznie zwalczać wirusy, zanim zdążą one wywołać widoczne zmiany skórne. Wzmacnianie odporności można osiągnąć poprzez:
- Zbilansowaną dietę bogatą w witaminy i minerały.
- Regularną aktywność fizyczną.
- Odpowiednią ilość snu.
- Unikanie przewlekłego stresu.
- Rozważenie suplementacji (np. witaminy C, cynku), po konsultacji z lekarzem.
Ochrona skóry jest również istotna. Należy dbać o to, aby skóra była dobrze nawilżona i wolna od uszkodzeń. Pęknięcia, skaleczenia czy otarcia stanowią otwartą drogę dla wirusa. Po skaleczeniu lub otarciu skóry, należy je dokładnie oczyścić i zabezpieczyć opatrunkiem.
W przypadku dzieci, które są szczególnie narażone na kurzajki ze względu na ich aktywność i skłonność do dotykania zmian, ważne jest edukowanie ich o higienie i zasadach unikania kontaktu z kurzajkami. Należy również zwracać uwagę na ewentualne pojawienie się zmian i szybko reagować.
Szczepienia przeciwko HPV, choć głównie kojarzone z zapobieganiem rakowi szyjki macicy i innym nowotworom narządów płciowych, mogą również chronić przed typami wirusa HPV odpowiedzialnymi za powstawanie kurzajek. Szczepienia są zalecane głównie młodzieży i osobom dorosłym, a ich skuteczność jest największa przed rozpoczęciem aktywności seksualnej.
Stosowanie się do tych zasad może znacząco zmniejszyć ryzyko pojawienia się kurzajek i chronić przed rozprzestrzenianiem się wirusa.
Kiedy należy zgłosić się do lekarza z problemem kurzajek
Chociaż kurzajki często ustępują samoistnie po pewnym czasie, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Szybka interwencja medyczna może zapobiec powikłaniom, ułatwić leczenie i zmniejszyć ryzyko rozprzestrzeniania się infekcji. Oto kilka kluczowych sytuacji, w których należy zgłosić się do lekarza dermatologa:
Brak skuteczności domowych metod leczenia: Jeśli próby samodzielnego usunięcia kurzajki za pomocą dostępnych w aptece preparatów (np. kwas salicylowy, preparaty z zamrażaniem) nie przynoszą rezultatów po kilku tygodniach, warto zasięgnąć porady specjalisty. Lekarz może zaproponować silniejsze leki na receptę, krioterapię, elektrokoagulację lub inne metody.
Duża liczba lub szybkie rozprzestrzenianie się kurzajek: Jeśli kurzajki pojawiają się w dużej liczbie, szybko się rozprzestrzeniają lub tworzą skupiska, może to świadczyć o osłabieniu układu odpornościowego lub o specyficznym typie wirusa. Lekarz pomoże zdiagnozować przyczynę i dobrać odpowiednią terapię.
Kurzajki zlokalizowane w trudnych miejscach: Kurzajki znajdujące się na twarzy, w okolicy narządów płciowych, pod paznokciami lub na stopach mogą być trudniejsze w leczeniu i bardziej narażone na powikłania. W takich przypadkach profesjonalna pomoc jest często niezbędna, aby uniknąć blizn, infekcji lub innych problemów.
Ból, krwawienie lub objawy infekcji: Jeśli kurzajka jest bolesna, krwawi po dotknięciu lub wykazuje objawy infekcji (zaczerwienienie, obrzęk, ropna wydzielina), należy natychmiast skonsultować się z lekarzem. Może to świadczyć o wtórnym zakażeniu bakteryjnym lub innych komplikacjach.
Zmiany w wyglądzie kurzajki: Wszelkie nietypowe zmiany w wyglądzie kurzajki, takie jak szybki wzrost, zmiana koloru, kształtu, pojawienie się owrzodzeń lub nieprzyjemny zapach, mogą być sygnałem alarmowym. Chociaż kurzajki są zazwyczaj łagodne, w rzadkich przypadkach mogą ewoluować w zmiany nowotworowe, dlatego ważne jest, aby lekarz ocenił każdą podejrzaną zmianę.
Osłabiona odporność: Osoby z obniżoną odpornością, np. cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne lub zakażone wirusem HIV, powinny zgłaszać się do lekarza przy pierwszych objawach kurzajek. Ich organizm może mieć trudności z samoistnym zwalczeniem infekcji, a kurzajki mogą być bardziej rozległe i trudniejsze do leczenia.
Konsultacja lekarska jest również wskazana, jeśli istnieją wątpliwości co do diagnozy – czy dana zmiana skórna to na pewno kurzajka, czy może inny, potencjalnie groźniejszy problem dermatologiczny.